Świąd i zmiany skórne? Atopowe zapalenie skóry (AZS)
Atopowe zapalenie skóry (AZS) to przewlekła, nawrotowa choroba zapalna skóry, która często występuje rodzinnie. Towarzyszy jej silny, uporczywy świąd i występowanie zmian skórnych. Atopowe zapalenie skóry dotyka około 15-20% dzieci i jest najczęstszą chorobą skóry w tej grupie wiekowej. Na AZS cierpi 1-3% dorosłych. Dowiedz się, jak łagodzić nieprzyjemne symptomy.
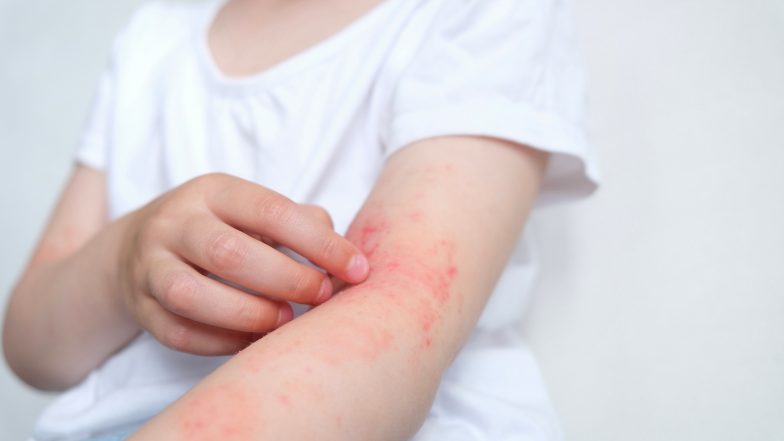
Atopowe zapalenie skóry – przyczyny
Przyczyny występowania AZS są złożone i wieloczynnikowe. Znaczącą rolę odgrywają tutaj czynniki genetyczne. Są one związane z niedoborem genów, które kodują białka strukturalne warstwy rogowej naskórka, np. filagryny. U osób z AZS mogą także być zmienione geny kodujące receptory komórkowe, łańcuchy immunologiczne, cytokiny i czynniki transkrypcyjne. Wpływają one na jakość i nasilenie odpowiedzi immunologicznej organizmu.
Chorzy z AZS mają predyspozycję do wytwarzania nadmiernej reakcji IgE-zależnej na alergeny. Podczas niej upośledzone zostają przemiany limfocytów CD4 do linii Th1. To zachwianie jest związane z osłabieniem odporności na infekcje bakteryjne i wirusowe oraz ze skłonnością do namnażania patogenów na skórze. U części pacjentów z AZS są obecne przeciwciała IgE skierowane przeciwko własnym białkom. Ich obecność może być związana z przewlekłym i nawrotowym charakterem choroby.
U pacjentów z atopowym zapaleniem skóry występuje osłabienie bariery naskórkowej.
Wskutek tego możemy odczuwać następujące objawy:
- utrata wody,
- suchość,
- wrażliwość na bodźce drażniące.
Zaburzona zostaje warstwa lipidowa warstwy rogowej. Wiąże się to zwłaszcza z niedoborem ceramidów. W warstwie rogowej może brakować także aminokwasów, białek i mocznika, które tworzą naturalny czynnik nawilżający.
Atopowe zapalenie skóry jest związane również z czynnikami środowiskowymi, które mają wpływ na cały organizm.
Do tych czynników zaliczamy:
- warunki klimatyczne – na barierę skórno-naskórkową wpływają temperatura, wilgotność powietrza i nasłonecznienie;
- zanieczyszczenie środowiska – badania wskazują, że narażenie na spaliny, tworzywa sztuczne, pestycydy i herbicydy wpływają negatywnie na naturalne mechanizmy obronne organizmu i ułatwiają wnikanie do niego alergenów;
- alergeny pokarmowe – najczęstsze alergeny związane z zaostrzeniem AZS to mleko i jego przetwory, jaja, ryby, soja, pszenica, orzeszki ziemne;
- alergeny wziewne – mogą one wywoływać zmiany skórne, w tym zaostrzać objawy atopowego zapalenia skóry. Ich kontakt ze skórą może wywołać reakcje IgE zależne. Do alergenów tych zaliczamy roztocza kurzu domowego, pyłki roślin oraz alergeny pochodzenia zwierzęcego, bakteryjnego lub grzybiczego.
Wystąpienie AZS mogą powodować także bodźce psychiczne, głównie stres. Jest to związane z pobudzeniem układu limfocytów Th2 oraz zmniejszeniem odporności na infekcje skórne.
Atopowe zapalenie skóry – objawy
Objawy AZS różnią się w zależności od wieku osoby dotkniętej chorobą.
Atopowe zapalenie skóry u niemowląt
Objawy u niemowląt i dzieci do 2. roku życia obejmują:
- świąd,
- ostry stan zapalny skóry,
- zmiany grudkowo-wysiękowe, które łatwo ulegają nadkażeniu.
Zmiany pojawiają się głównie na twarzy, kończynach (od łokci i kolan w dół) oraz na płatkach uszu. W ciężkiej postaci AZS zmiany obejmują także tułów i inne części ciała. Niemowlęta mogą być drażliwe i płaczliwe. Mogą wykonywać ruchy skręcania i pocierania, próbując poradzić sobie ze świądem.
Atopowe zapalenie skóry u dzieci
U dzieci do 12. roku życia pojawiają się:
- świąd,
- suchość skóry ze zmianami rumieniowo-grudkowymi o typie wyprysku.
Wykwity często ulegają lichenizacji (wzmaga się zgrubienie i szorstkość skóry). Objawem zwiastunowym jest złuszczanie opuszek palców rąk oraz podeszw stóp.
U dzieci wyróżniamy fazy:
- ograniczoną, w której zmiany pojawiają się w dołach łokciowych i podkolanowych, na twarzy oraz kończynach (od łokci i kolan w dół),
- ogólną, w której zmiany pojawiają się na całym ciele. Choroba może mieć znaczny wpływ na rozwój dziecka i jego kontakty społeczne.
Atopowe zapalenie skóry u dorosłych i młodzieży
Głównym objawem jest świąd skóry. Pojawiają się obszary zapalne ze znaczną lichenizacją, które są przewlekłe i nieostro odgraniczone. Zmiany są zazwyczaj rozsiane. Występują na całym ciele. U osób w wieku 30-40 lat zmiany występują głównie w zgięciach stawów.
U osób dorosłych przy AZS często występują objawy w okolicy głowy i twarzy, które mogą schodzić aż do szyi. Symptomy te występują w połączeniu z zajęciem klasycznych miejsc w zgięciach. Zmiany skórne mogą pojawić się także na wargach i powiekach.
Czym jest marsz atopowy?
AZS często występuje wraz z innymi chorobami atopowymi IgE-zależnymi.
Zaliczamy do nich:
- astmę oskrzelową,
- alergiczny nieżyt górnych dróg oddechowych i spojówek,
- alergię pokarmową.
Choroby te pojawiają się po sobie w określonej kolejności, co nazywamy marszem atopowym. Jako pierwsze występują alergia pokarmowa i AZS, co ma miejsce u małych dzieci. Wraz z wiekiem (dzieci w wieku 3-5 lat) obserwujemy objawy alergicznego nieżytu nosa lub astmy (lub obu naraz).
Za rozwój marszu atopowego odpowiedzialne są czynniki genetyczne i środowiskowe.
Diagnostyka atopowego zapalenia skóry
Rozpoznanie AZS stawia specjalista na podstawie występujących objawów. W tym celu stosuje się kryteria Hanifina i Rajki. Dzielimy je na większe i mniejsze.
Aby rozpoznać AZS, wystarczy potwierdzenie 3 kryteriów większych i 3 kryteriów mniejszych.
| Kryteria większe | Kryteria mniejsze |
|
|
Stopnie ciężkości AZS
Prawidłowa ocena nasilenia choroby jest ważna ze względu na ocenę jej przebiegu i skuteczności zaproponowanego leczenia. W tym celu specjaliści opracowali różne skale, które oceniają, czy stan chorego jest łagodny, umiarkowany, czy ciężki. Najczęściej lekarze wykorzystują skale SCORAD (Scoring Atopic Dermatitis Index) oraz EASI (Eczema Area And Severity Index).
Skala SCORAD
Skala ta ocenia stopień nasilenia atopowego zapalenia skóry na podstawie objawów obiektywnych:
- rozległości – określamy ją za pomocą tzw. reguły dziewiątek (głowa – 9%; kończyny górne – 2 razy 9%; klatka piersiowa – 9%; brzuch – 9%; tylna część tułowia – 18%; kończyny dolne – 2 razy 18%; krocze – 1%). W ten sposób oceniamy procentowo zajętą powierzchnię ciała. Następnie wynik ten dzielimy przez 5;
- nasilenia – określamy je za pomocą skali punktowej (0 – brak zmian; 1 – niewielkie zmiany; 2 – umiarkowane nasilenie; 3 – zmiany bardzo nasilone), a pod uwagę bierzemy następujące objawy: rumień, obrzęk/grudki, strupy/sączenie, nadżerki, lichenizacja, suchość skóry.
Dodatkowo uwzględniane są także objawy subiektywne, czyli odczucia pacjenta w przeciągu 3 ostatnich dni, które dotyczą świądu i zaburzeń snu. Chory ocenia je w skali od 0 do 10.
Maksymalnie możemy uzyskać 103 punkty.
Według tej skali wyróżniamy 3 stopnie nasilenia:
- poniżej 25 pkt – postać lekka,
- 25-50 pkt – postać umiarkowana,
- powyżej 50 pkt – postać ciężka.
Skala EASI
Ocenie podlega rozległość i nasilenie zmian na skórze (rumień, naciek, przeczosy, lichenizacja) w skali od 0 (brak zmian) do 3 (bardzo mocno nasilone zmiany). Objawy są oceniane w 4 lokalizacjach: na głowie, tułowiu, kończynach górnych i kończynach dolnych. Szacowana, a następnie punktowana jest także powierzchnia skóry objętej chorobą w skali od 0 do 6.
Maksymalnie możemy uzyskać 72 punkty.
Stopnie nasilenia według tej skali przedstawiają się następująco:
- 0 – bez zmian,
- 0,1-1,0 – prawie bez zmian,
- 1,1-7,0 – łagodne nasilenie,
- 7,1-21,0 – umiarkowane nasilenie,
- 21,1-50,0 – duże nasilenie,
- 50,1-72 – bardzo duże nasilenie.
Leczenie AZS
Atopowe zapalenie skóry jest poważnym problemem zdrowotnym, który angażuje różne dziedziny medycyny.
Lekarze podejmują decyzje w kwestii postępowania leczniczego na podstawie:
- wieku pacjenta,
- lokalizacji zmian,
- stopnia nasilenia.
AZS często współwystępuje z innymi schorzeniami: alergiami kontaktowymi lub pokarmowymi, chorobami oczu, infekcjami czy otyłością.
Ważnym elementem leczenia jest terapia podstawowa, na którą składają się edukacja pacjenta i jego rodziny oraz profilaktyka.
Edukacja
Skuteczność terapii zależy od tego, jaką świadomość w zakresie AZS mają pacjent i/lub jego opiekunowie. Konieczna jest ciągła edukacja w tym zakresie, ponieważ stosowanie się do zaleceń znacznie zwiększa efekty wprowadzonego leczenia.
Lekarz powinien poinstruować Cię, jak nakładać emolienty i inne środki lecznicze oraz jak często je stosować. Możesz wspomóc się również filmami instruktażowymi czy ulotkami. W razie potrzeby możesz zasięgnąć porady farmaceuty w aptece.
Profilaktyka
Profilaktykę możemy podzielić na:
- pierwotną – dotyczy dzieci, które są w grupie ryzyka rozwoju AZS, ale nie wykazują jeszcze objawów; obejmuje:
- karmienie piersią niemowląt do minimum 4-6. miesiąca życia,
- rezygnację z palenia tytoniu w trakcie ciąży,
- ograniczenie kontaktu z alergenami, zwłaszcza kurzu domowego,
- używanie emolientów od pierwszego dnia życia dziecka;
- wtórną – dotyczy osób, które mają wczesne objawy AZS. Jej celem jest zapobieganie wystąpieniu objawów i ich nasileniu. W tym przypadku ważne jest:
- regularne stosowanie emolientów,
- unikanie alergenów, które wywołują objawy, czynników drażniących i stresu.
Terapia emolientowa
Według badań stosowanie emolientów u dzieci od 1. dnia życia, które są w grupie ryzyka, zmniejsza o połowę prawdopodobieństwo rozwoju AZS.
Emolienty to kosmetyki, które zawierają substancje:
- okluzyjne – parafinę, wazelinę, oleje mineralne, które ograniczają przeznaskórkową utratę wody,
- nawilżające – mocznik, sorbitol, kwas mlekowy, glicerol, które wiążą wodę,
- lipidy – ceramidy, cholesterol, wielonienasycone kwasy tłuszczowe, które uszczelniają barierę naskórkową.
Emolienty redukują objawy AZS u dzieci i dorosłych, zapobiegają nawrotom oraz podtrzymują stan remisji po stosowaniu silniejszych leków nakładanych miejscowo.
Aktualne rekomendacje zalecają stosowanie emolientów plus, które są wzbogacone o składniki aktywne (saponiny, flawonoidy, lizaty bakteryjne). Wykazują one właściwości przeciwzapalne, przeciwświądowe, wspierają odporność oraz hamują rozwój patogennych drobnoustrojów na skórze.
Emolienty stosuj co najmniej 2-3 razy dziennie. Dorośli powinni nakładać minimum 500 g emolientów tygodniowo, a małe dzieci minimum 200 g na tydzień.
Kosmetyki te dobierz indywidualnie do Twoich potrzeb, biorąc pod uwagę stopień suchości skóry, aktywność w ciągu dnia oraz ewentualne alergie kontaktowe.
Przy AZS ważne jest także stosowanie odpowiednich środków myjących.
Kosmetyki do mycia muszą być delikatne o pH w zakresie 5,5-6.
Zadbaj o to, aby kąpiel była krótka (poniżej 5 minut). Temperatura wody nie powinna przekraczać 27-30 stopni. Do kąpieli możesz dodać substancje aseptyczne. Bezpośrednio po kąpieli nałóż emolienty.
Miejscowe leczenie farmakologiczne
W przypadku gdy terapia emolientowa nie wystarcza, lekarz może zdecydować o wprowadzeniu silniejszego leczenia miejscowego.
W AZS znajdują zastosowanie:
- miejscowe glikokortykosteroidy (GSK) – są one stosowane w leczeniu AZS od ponad 50 lat. Często łączy się je z emolientami. Przynosi to bardzo dobry efekt terapeutyczny. Występują w postaci maści, kremów, lotionów lub aerozoli. Wykazują właściwości przeciwzapalne i przeciwświądowe. Pamiętaj, że GSK powinny być stosowane pod kontrolą lekarza, ponieważ przy niewłaściwym aplikowaniu mogą wywoływać wiele działań niepożądanych. U dzieci powyżej 1. roku życia dopuszczone jest stosowanie propionianu flutykazonu, alklometazonu i walerianianu betametazonu, a u dzieci powyżej 2. roku życia maślanu hydrokortyzonu, furoinianu mometazonu i aceponianu metyloprednizolonu. Inne substancje można stosować zazwyczaj powyżej 12. roku życia;
- miejscowe inhibitory kalcyneuryny – w tej grupie znajdują się dwie substancje stosowane w AZS:
- pimekrolimus – w postaci kremu o stężeniu 1%; jest zalecany w leczeniu zmian skórnych o łagodnym i średnim nasileniu, zarówno u dzieci, jak i u dorosłych,
- takrolimus – w postaci maści o stężeniu 0,03% (dla dzieci powyżej 2. roku życia) i 0,1% (dla osób powyżej 16. roku życia); zalecany w umiarkowanym i ciężkim AZS.
Stosowanie tych substancji hamuje reakcję zapalną poprzez blokowanie aktywacji limfocytów T i uwalniania cytokin prozapalnych.
Produkty zawierające powyższe substancje aktywne aplikuj 2 razy dziennie do czasu ustąpienia objawów. Stosuj je w szczególności na miejsca wrażliwe (zgięcia łokci i kolan, twarz, szyja, okolice narządów płciowych).
Mokre opatrunki
W przypadku ciężkiego przebiegu choroby u dzieci między 6. miesiącem a 10. rokiem życia można zastosować mokre opatrunki.
Ta metoda polega na nakładaniu dwóch warstw opatrunku:
- wilgotnej – przylega ona bezpośrednio do skóry i jest nasączona emolientem lub glikokortykosteroidem w odpowiednim stężeniu,
- suchej – ochrania opatrunek mokry.
Takie opatrunki stosuje się przez 3-14 dni pod kontrolą lekarza, a często nawet w warunkach szpitalnych. Takie leczenie daje efekt chłodzący, ma działanie przeciwzapalne i przeciwświądowe. Opatrunek pomaga też powstrzymać się przed drapaniem.
Leczenie przeciwdrobnoustrojowe
AZS jest związane z częstymi infekcjami ze względu na zaburzoną mikrobiotę skóry. Najczęstszym problemem jest infekcja gronkowcem złocistym. Metodą profilaktyki i leczenia jest stosowanie kąpieli z dodatkiem podchlorynu sodu, który zmniejsza liczbę bakterii. Na skórę możesz stosować także środki odkażające z oktenidyną i chlorheksydyna oraz maści z mupirocyną i kwasem fusydowym. W ciężkich przypadkach lekarz zaleca doustną antybiotykoterapię.
Skóra może także zostać zainfekowana przez wirusa opryszczki zwykłej. Objawia się to pod postacią wyprysku opryszczkowego. W leczeniu stosujemy acyklowir.
Pacjenci ze zmianami w okolicach głowy, twarzy i szyi są narażeni na zakażenie drożdżakami z rodzaju Malassezia sp. W tym przypadku zastosuj miejscowo szampony i maści zawierające ketokonazol lub cyklopiroksolaminę.
Fototerapia
W leczeniu średniego i ciężkiego przebiegu AZS u osób dorosłych i dzieci w wieku szkolnym znajduje zastosowanie fototerapia wąskozakresowa UVB. Dorośli mogą być poddawani terapii UVA1 oraz PUVA. Fototerapia może być stosowana samodzielnie lub w połączeniu z innymi metodami.
Przeczytaj również:
Dieta w atopowym zapaleniu skóry (AZS). Na co zwrócić uwagę?
- prof. dr hab. med. Jahnz-Różyk K., prof. dr hab. med. Narbutt J., prof. dr hab. n. med. Owczarek W., Atopowe zapalenie skóry w Polsce, Raport Marzec 2021.
- Atopowe zapalenie skóry. Interdyscyplinarne rekomendacje diagnostyczno-terapeutyczne PTD, PTA, PTP oraz PTMR. Część I. Profilaktyka, leczenie miejscowe i fototerapia, Przedruk z: Dermatol Rev/Przegl Dermatol 2019; 106: 354–371, DOI: https://doi.org/10.5114/dr.2019.88253.
- Millan M., Mijas J., Atopowe zapalenie skóry – patomechanizm, diagnostyka, postępowanie lecznicze, profilaktyka Nowa Pediatria 4/2017.
- Lobefaro F., Gualdi G., Di Nuzzo S., Amerio P., Atopic Dermatitis: Clinical Aspects and Unmet Needs Biomedicines 2022, 10, 2927, https://doi.org/10.3390/biomedicines10112927.
















Skutecznie może pomóc naturalny puder bursztynowy, warto sprawdzić
Miałam bardzo podobnie. Od dłuższego czasu stosuje emolienty i widzę poprawę. Najlepiej sprawdza się u mnie mleczko nawilżające do ciała. Bardzo dba o skórę, łagodzi podrażnienia i uczucie swędzenia.