Halluksy – przyczyny powstawania i metody leczenia
Halluksy (ang. hallux valgus – paluch koślawy) są powszechnie występującą deformacją w obrębie pierwszego palca u stopy, wpływającą na całą biomechanikę kompleksu stopy, powodując zmiany w rozłożeniu i przenoszeniu obciążeń oraz ból okolicy przodostopia. Schorzenie to częściej dotyka kobiet i może być uwarunkowane genetycznie.
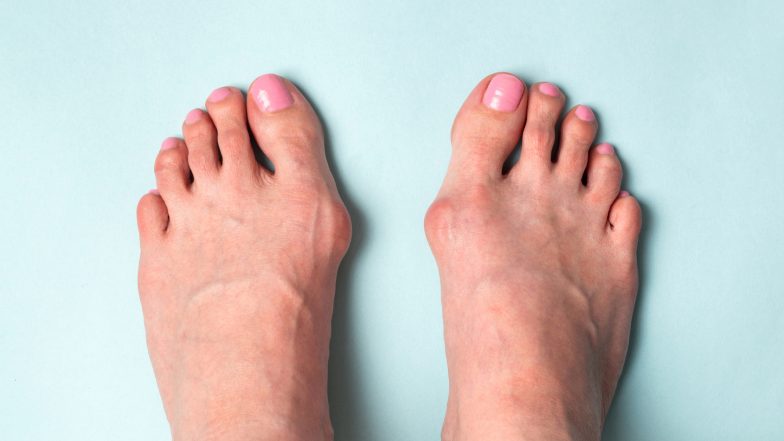
Przyczyny powstawania haluksów
Do tej pory nie udało się ustalić dokładnej przyczyny powstawania halluksów. Przyjmuje się, że schorzenie to ma charakter wieloczynnikowy, na którego powstanie wpływają czynniki takie jak:
- noszenie zbyt ciasnego obuwia lub wąskiego obuwia na wysokim obcasie,
- przeciążenia,
- osłabienie aparatu więzadłowego stopy,
- płaskostopie, nadmierne
- napięcie ścięgna Achillesa,
- nieprawidłowa budowa pierwszej kości śródstopia,
- czynniki genetyczne oraz związane z wiekiem czy płcią.
Nawet w stopie o prawidłowej budowie występuje tendencja do koślawienia palucha, jednak dzięki ograniczeniom statycznym, czyli trzeszczkom i więzadłom, zostaje ona wyhamowana, a mięśnie przyczepione do podstawy pierwszej kości śródstopia, pomagają utrzymać właściwą pozycję jej głowy w panewce. Jeśli mimo to dojdzie do ucieczki głowy pierwszej kości śródstopia poza fizjologiczną pozycję w stawie, kontrola mięśniowa zaczyna się zmniejszać, a w jej miejsce dochodzi do przewagi sił deformujących. Głowa pierwszej kości śródstopia przemieszcza się na zewnątrz, ale paluch, pociągany przez głębokie więzadło poprzeczne i mięśnie przywodziciele, kieruje się do wewnątrz. O tym więc, czy dojdzie do powstania halluksa, decyduje liczba czynników ryzyka i ich wzajemna korelacja.

Metody leczenia halluksów
Współczesna medycyna oferuje wiele możliwości wspomagających walkę z halluksami, poczynając od klinów, rozpórek czy aparatów korygujących, poprzez szeroko pojętą rehabilitację, a kończąc na przeróżnych metodach operacyjnych. Ze względu na postępujący charakter schorzenia, wiele z tych rozwiązań ma charakter tymczasowo poprawiający jakość życia.
Leczenie zachowawcze halluksów
Haluksy – zaopatrzenie ortopedyczne
Obecnie na rynku możemy spotkać całą gamę produktów mających na celu zahamowanie procesu zwyrodnieniowego w stawie lub złagodzenie towarzyszących mu dolegliwości bólowych. Do najczęściej wybieranych akcesoriów należą kliny, separatory i rozpórki, które pozwolą przez cały dzień utrzymać koślawy palec w prawidłowym ustawieniu. Innym rozwiązaniem są ochronne nakładki, skarpetki bądź obuwie ortopedyczne, amortyzujące otarcia wystającej kości. Warto pamiętać, że powyższe produkty mają za zadanie jedynie uśmierzyć ból.
Do drugiej grupy pomocy ortopedycznych zalicza się aparaty korygujące, których rolą jest utrzymywanie pierwszego palca w pozycji skorygowanej. Aby jednak przyniosły one zauważalne rezultaty, producenci rekomendują zakładanie ich na całą noc oraz minimum 4 godziny w ciągu dnia. Ze względu na złożony charakter halluksów warto z rozwagą podejść do ich zakupu.
Fizjoterapia halluksów
Prawidłowo prowadzona rehabilitacja powinna obejmować metody terapii manualnej w obrębie zapalnego stawu, rozluźnienie nadmiernie napiętych mięśni w obrębie łydki i stopy, ale także reedukację posturalną i korekcję wszystkich zaburzeń symetrii i równowagi na przebiegu łańcuchu mięśniowo-powięziowego, które mają wpływ na utrwalony charakter schorzenia. Drugą niezbędną składową powinna być kinezyterapia – o charakterze globalnym, wzmacniającym osłabione partie mięśniowe w obrębie całego ciała oraz lokalnym, poprzez ćwiczenia celowane na mięśnie podudzia, ćwiczenia aktywujące pracę mięśni krótkich stopy (odpowiadających za prawidłowe wysklepienie stopy) oraz mięśni zginaczy i odwodzicieli palucha. Jak również nauka utrzymania prawidłowych punktów podparcia stopy w pozycji statycznej i podczas chodu. Elementami uzupełniającymi terapię mogą być zabiegi fizykoterapeutyczne o charakterze przeciwbólowym/przeciwzapalnym, takie jak:
- ultradźwięki,
- krioterapia,
- laser wysokoenergetyczny
- fala uderzeniowa.
Dodatkowo, niektórzy terapeuci wspomagająco wykorzystują kinesiotaping o charakterze korygującym.
Leczenie operacyjne
Metod leczenie operacyjnego jest wiele i wszystkie wykazują zbliżoną skuteczność. Przed zabiegiem oceniana jest stabilność stawu śródstopno-paliczkowego palca pierwszego, stopień zwyrodnienia w stawie, a także mierzone są kąty odchylenia pomiędzy pierwszymi dwiema kośćmi śródstopia oraz pierwszą kością śródstopia i paliczkiem bliższym palucha. Pod uwagę brany jest również wiek pacjenta. W uproszczeniu, metody operacyjne dzielą się na 4 grupy:
- artrodezy,
- artroplastyki,
- osteotomie,
- operacje na tkankach miękkich.
Jak po każdym zabiegu inwazyjnym, tak i tutaj również trzeba liczyć się z kilkutygodniowym okresem rekonwalescencji, wymagającym odpowiednio dostosowanej rehabilitacji.
Nawet gdybyśmy spędzili całe życie na boso, nie uchroniłoby to niektórych z nas przed pojawieniem się halluksów. Szczególnie narażone są na nie kobiety. Na szczęście współczesna medycyna radzi sobie coraz lepiej z leczeniem tej dolegliwości, a na rynku pojawiają się coraz to nowe produkty przynoszące ulgę w bólu.
















Mi bardzo pomógł podolog. Chodziłam do Instytutu Podologicznego w Rzeszowie, okazało się, ze haluksy powstały u mnie właśnie przez zbyt ciasne obuwie, ale po zabiegach i dobraniu odpowiednich wkładek ortopedycznych problem się rozwiązał.